2月17日晚11點左右,赴武漢支援的上海華山醫院麻醉科醫生羅猛強(左二)與「插管敢死隊」同事剛完成一例插管。
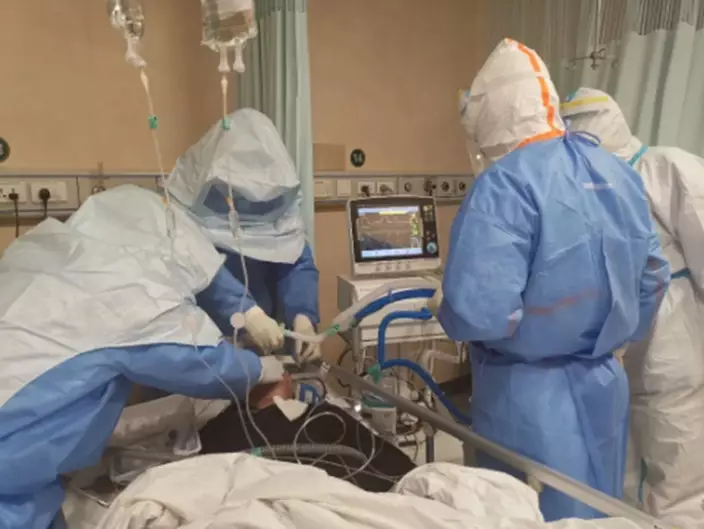
醫生們清楚,一位新冠肺炎患者最危險的地方是口腔:口腔張開時,帶有病毒的高濃度氣溶膠會從氣道噴湧而出。為呼吸困難者實施氣管插管術的醫生此時首當其衝,成為離險境最近的人。二三十釐米的距離,最大範圍的暴露。
在武漢各大醫院裡,為插管組成的醫生團隊被稱為「插管敢死隊」。這份工作需要如臨大敵的謹慎,也需要一點視死如歸的勇氣。武漢市第一醫院的一位「敢死隊員」、麻醉科醫生王加芳說,他得知醫院要成立「插管敢死隊」時,緊張得一晚上沒有睡好。
他很清楚風險:即便N95口罩過濾了95%的病毒,隻要被病毒趁虛而入,剩下的5%就相當於100%。
在新冠肺炎診療中,氣管插管是感染風險最高的一類操作。如果病人在此過程中發生嗆咳,風險將明顯增高——人類在餐桌上打一個噴嚏時,口腔飛沫就像疾馳的動車組列車,速度可達每小時177公裡。
氣管插管是每一位臨床醫生讀大學時的必修課,但這次,醫生們面臨的患者數量前所未有。王加芳的同事劉宇鋒說,他很久沒這麼緊張了。操作時他手心會冒汗,甚至會微微顫抖,「像回到了初學插管時的樣子」。他從醫19年,為一萬多個病人插過管,幾乎每天都有。報名成為「敢死隊員」,他對這熟悉操作感到「心裡打鼓」。
(一)
麻醉科醫生手中,插管是一門日積月累熟能生巧的基本技能,日常每個動作幾乎都是下意識的行為:給病人注射麻醉藥品,打開口腔,伸進喉鏡,喉鏡會照出一片小小的陰影區,那是一個直徑七八毫米的小洞,被稱為聲門,兩條聲帶在聲門兩側,透明軟管往聲帶之間探去,不怎麼費力,就能滑入呼吸道。
內徑7毫米、長度26釐米,這樣一根透明軟管接通氧氣後,就是溺水者的一根救命稻草。如果患者是兒童,尺寸會更小一些,以便通過更窄的部位。
早期氣管插管能夠提高搶救的成功率。國家衛生健康委員會2月4日發布的第五版診療指南,新增了及時進行氣管插管的內容。到武漢支援的國家應急醫療隊成員、上海華山醫院麻醉科醫生羅猛強說,新冠肺炎危重症患者突出表現為呼吸衰竭伴頑固性低氧血症,往往必須依靠氣管插管才能保住最後一線生機。國家衛健委的診療指南提倡「插管關口前移」,就是為了降低危重症患者病死率。
武漢市第一醫院「插管敢死隊」幾位醫生。
2月12日,武漢市第一醫院被確定為新冠肺炎定點醫院,開始接收危重症患者。醫院決定組建一支團隊專門負責插管,24小時待命。17名麻醉科醫生報了名。
他們面對的都是新冠肺炎危重症患者,年齡大都在50歲到80歲之間,腦梗、高血壓、糖尿病等基礎性疾病及合並症眾多。再加上受病毒折磨,病人的心肺功能已經受損,插管中的一個輕微刺激都可能導致病人加劇衰竭。
劉宇鋒說,這種需要氣管插管的病人一般是「重症之中的重症」,有些人見到時意識都已模糊。給他們插管,隨時有可能導致他們血壓下降過快,甚至心跳驟停。他用「搏一線生機」來描述自己的工作。
根據中國疾控中心對截至2月11日4萬多個確診病例的研究,新冠肺炎總體病死率為2.3%。確診病例中,危重症患者占5%,但這類患者的病死率為49%。
為了這一線生機,武漢市第一醫院麻醉科特意編寫了一份「插管流程」。醫院專家組每天都會篩查一遍患者,將可能需要插管的患者的資料發給「敢死隊員」,讓他們提前了解。
第一次值班前一晚,劉宇鋒和搭檔模擬演練到到夜裡10點左右。他們對著流程,把所有儀器都熟悉了一遍,一一清點了插管用具和藥品,把能想到的突發情況也想了一遍。他們需要萬無一失。
2月16日,他們完成了全院第一例新冠肺炎患者氣管插管的搶救工作,所幸,整個過程「一氣呵成」。脫了防護服,劉宇鋒深深吸了口氣,在團隊微信群裡報了喜,這時候他才意識到,後背已經濕了一大片。
(二)
在這些病房裡,呼吸至關重要。
每次走進病房,王加芳就有股「窒息感」。有的病人躺著一動不動,呼吸頻率升到了每分鍾三四十次,看著極為難受;有人會死死地按著供氧面罩,拼命配合呼吸機,每一口氧氣都要充分利用。
「越看自己也越氣悶,又擔心病毒不知道會從哪裡會鑽進來,心裡確實壓力很大。」王加芳說。
平時,醫院對插管醫生的要求是接到任務,5分鍾內必須趕到。現在,時間被放寬到30分鍾,多出的25分鍾是給醫生穿戴各種防護裝備用的。
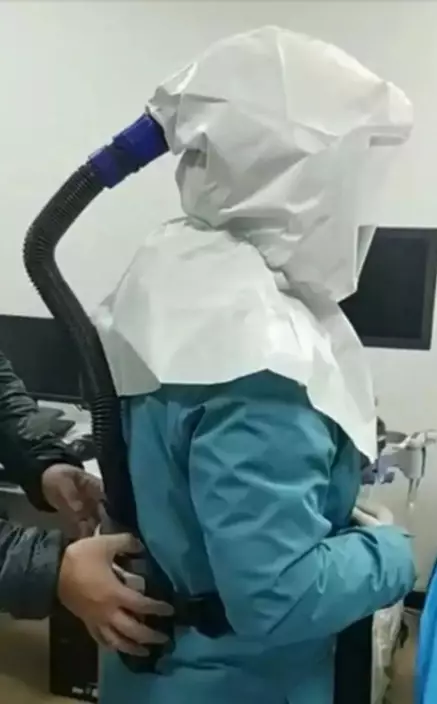
作為離患者口腔最近的人,插管醫生采取了醫護人員最高級別的防護。除了防護服、隔離衣、護目鏡、口罩,武漢市第一醫院唯一一套正壓防護頭套給了「插管敢死隊」,誰負責插管就給誰用。由於內外氣壓差,病毒幾乎不可能進入正壓頭罩內。頭罩還外接了一套新風系統,保證醫生呼吸順暢的同時,也避免護目鏡起霧影響視線。
「病人是等不起的,我們也想盡辦法,盡量讓我們的整個流程快一點。我們快一分鍾,病人就多一份希望。」王加芳編寫了醫院的插管流程,他參考了多家醫院的做法,把能壓縮的時間都壓縮了,但防護這塊,不敢有絲毫馬虎。
從進入病房開始,王加芳就會在心裡計算時間。他很不喜歡身上這些防護裝備,身體被防護服裹著,妨礙進行精細的插管操作。想搶時間,全靠集中精力和手上功夫。
為了節省時間,他們會把藥品放在觸手可及之處,都已提前配好並吸入了注射器,隨時可以注入病人體內。
羅猛強說,氣管插管時通常需要鎮靜劑,讓病人入睡,然後使用一種高危的肌肉松弛藥,以避免患者出現嗆咳,但這也會使搶救的時間窗縮窄。所以,氣管插管某種程度上有「黃金1分鍾」一說,這1分鍾無論對挽救生命還是醫生自身安全都十分關鍵。
另一個說法是「黃金90秒」——從注射麻醉藥開始到插完管,控制在90秒之內,否則就可能導致病人缺氧而死。
「其實核心操作的黃金時間其實隻有30秒。氣道多開放一秒,患者及醫護人員就多一秒的危險。所以能10秒內完成,我們絕不會拖到20秒。」羅猛強說。
他說,每插完一次管,自己會緊張到心率從每分鍾七八十次升至一百三四十次,體能消耗巨大。
(三)
插管時,醫生們最大的擔心是病人可能心跳驟停。
肌肉松弛藥的作用是抑制呼吸,用藥後隻要一分鍾左右,患者就會無法自主呼吸。這些醫生平時插管不常用到,給新冠肺炎患者使用主要是為了改善插管條件,減少病人發生嗆咳的幾率,便於在最短時間內一次成功。
注射肌肉松弛藥是讓王加芳最緊張的環節,病人自主呼吸被抑制後,全靠身體裡的儲氧支撐,新冠肺炎患者由於心肺功能受損疊加身體狀況不佳,儲氧隻有常人的三分之一左右。「用藥後,他們的血壓心率波動會比常人大得多,特別是一些敏感的人,甚至你一推藥,心臟就有停跳的風險。」
插管時,王加芳需要時刻注意病床邊的心電監護儀,用藥半分鍾左右,監護儀就會顯示變化。「它的聲音是種警示,血氧飽和度越低,監護儀發出的聲音越低沉。」王加芳能接受病人的血氧飽和度在20%之內浮動,如果波動超過30%,不用等到一分鍾,他也隨時准備插管。
他怕聽見監護儀低沉的報警音,有些病人推完藥後,血氧飽和度一直往下降,心率卻快速上漲,如果不及時干預,心臟很快就會「熄火」。
藥物起效後,留給插管醫生的時間最多隻剩30秒了,可口腔內還有麻煩在等著他們。新冠肺炎患者口腔內都有痰液,尤其是重症患者,痰液多而粘稠。劉宇鋒遇到過一位患者,痰液粘稠到拿吸痰器吸,費了好大勁。
「痰液會堵住氣管,如果這時候把導管插進去的話,痰液堵在氣管裡面排不出來,也會引起病人的窒息。」那一次,留給劉宇鋒插管的時間隻有五六秒鍾,插進導管的那一刻,他感覺全身都快虛脫了。
(四)
新冠病毒是個「狡猾」的敵人。
羅猛強介紹,傳統呼吸衰竭的患者往往會伴隨有明顯的呼吸窘迫等症狀,但一些新冠肺炎患者有突然加速但臨床表現相對「沉默」的傾向。部分病情平穩的患者,血氧飽和度會斷崖式下降,成為危重症患者。
因此,他認為,對患者進行嚴密監測尤為重要,接受氧氣治療的患者,哪怕是去吃飯、去洗手間等非常短暫的時間都不應間斷。
羅猛強現在是武漢同濟醫院光谷院區「插管先鋒隊」隊員。他所在的上海華山醫院接管了武漢同濟醫院光谷院區重症監護病房。重症監護病房集中了最危重患者,接受氣管插管的患者高達80%-90%。
讓他和同事們感到「歡欣鼓舞」的是,有的患者在插管後,經過積極治療,身體明顯好轉,後來順利拔除了那根管子,康復機會由渺茫轉為光明。
「在這個最危險而關鍵的時刻由麻醉醫師來執行氣管插管的任務是責無旁貸的。」羅猛強說,
「一想到自己的專業所長能夠在患者生命中艱難時刻幫他們度過難關,便覺得義不容辭了,我想這也是自己作為一位醫務工作者的初心。」
有一次,武漢同濟醫院麻醉醫生王楠為一名患者插管,大約過了十幾分鍾,她發現患者心率突然從每分鍾110次降至30多次,而且有繼續下降的趨勢。她沒多想,上去就給病人進行胸外心臟按壓。按壓2分鍾後,隨著急救藥物起效,患者心率逐漸恢復正常。這一舉動看似尋常,在高濃度病毒的空間中可以算是「危險動作」,動作幅度太大、太快都易造成防護服破損,但她說:「當時情況緊急,我隻是想著不能讓病人的心跳停了。」
武漢市第一醫院麻醉醫生戚忠說,和病人的性命相比,「自己有可能被感染」這件事就顯得不那麼重要了。他說,自己還年輕,就算不幸被感染,犧牲的概率也比較小,但「我這根管插進去,他可能就挺過來了」,這麼算,為病人搏一搏還是「值」。
戚忠第一天值班,就經歷了一起意外。一位60多歲的病人插管40多分鍾後,突然發生嗆咳,軟管脫落了。等他再次穿戴完防護裝備,急急趕到病房時,眼前的場景讓他又感動又後怕:管床醫生一直拖著呼吸機的面罩幫助病人呼吸,「手都已經僵硬了還在堅持」。那位醫生隻有普通防護裝備,「不像我們有面屏還有正壓頭套,徒手操作那個,感染的風險是極高的。」戚忠趕緊接過了管床醫生的活,讓他去消毒清洗。
他說,這個病人能救回來得多謝管床醫生。當時,抑制呼吸的藥品沒有代謝完,病人肺功能原本就較差,自主呼吸很弱,如果沒人在旁邊供氧,幾分鍾內就會死去。
事後,戚忠每次回憶此事,都會心跳加速。
(五)
一位新冠肺炎病人需要插管時,情況大同小異:病房裡原本十分平靜,可以辨別出病人微弱的呼吸聲混雜著儀器的電流聲,直到「嘟嘟嘟」的報警聲響起,隨後是匆忙的腳步。插管醫生帶來「救命稻草」。
戚忠一直覺得,這些病人「大限不該到」,隻要在病人肺功能最差的時候幫一把,把血氧飽和度控制住,病人自身免疫系統扛過來,他們就能留在人世間。
「我們僅僅是為他保留住了生存下去的希望,後續還有更多的治療等待著他們。」羅猛強說,他們隻是開了個頭。
劉宇鋒希望自己經手的每個病人都能挺過來,看著病人的嘴唇從青紫變成紅潤,他心裡會輕松些。
他原本有充分的理由待在家裡。他妻子是武漢協和醫院醫生,一直在前線,沒有回家。他需要照顧每晚「哭著醒來喊媽媽」的兩個學齡前孩子。同事也勸他別急著報名參加「插管敢死隊」。作出決定後,他沒敢告訴父母,給妻子打了電話。他記得,兩個人在電話裡沉默了一會兒,互相說了句「保重」。
劉宇鋒想的是,「總得有人上的,哪個家裡沒老沒小?」他沒有想過妻子會不會贊同——「她不會的,我也懂她。」
武漢的氣溫正在回升,春天到了。等到疫情解除,他希望能陪家人出去踏青、放放風箏。而現在,他無暇他顧,說起「想幫小孩換張尿布都換不了」時會皺起眉頭。他抽空會跟家人視頻聊天,也因此知道,5歲的大女兒從幼兒園老師那裡聽說醫生是了不起的職業後,畫了一幅畫,想送給家裡的醫生。
這對夫妻在電話裡約定:「盡早把戰役打完,我們一起回家。」
34歲的武漢市中心醫院醫生李文亮去世,對一線醫護人員影響很大。「他是我們同行,又這麼年輕,我們原來以為這個病對年輕人是不致命的。」王加芳說,「你想都是在一線工作的,不知道下一個感染的是誰呀。」
但他還是加入了這群離病毒最近的人當中——「病人在等,先救人,其它的之後再考慮吧。」


